
Пиелонефрит
Пиелонефрит — это заболевание, характеризующееся инфекционно-воспалительным поражением ткани почки.
Основные причины пиелонефрита
Ключевой причиной иелонефрита является проникновение в почку патогенной микрофлоры восходящим путем при нарушении процесса пассажа мочи. Чаще всего возбудителями выступают: E.Coli (кишечная палочка), стафилококк, стрептококк, синегнойная палочка и другие бактерии.
Также возникновению воспаления в почках могут способствовать следующие провоцирующее факторы:
- аномалии строения мочевыделительной системы;
- окклюзия просвета мочевыводящих путей конкрементом или опухолью;
- урологические воспалительные заболевания;
- пузырно-мочеточниковый рефлюкс;
- наличие хронических очагов инфекций в организме;
- низкий иммунный статус;
- патологии эндокринной системы;
- нарушение гормонального баланса;
- недержание мочи;
- беременность;
- заболевания предстательной железы у мужчин;
- несоблюдение интимной гигиены;
- травмы органов мочевыделительной системы, проведение урологических манипуляций (катетеризация мочевого пузыря, цистоскопия и др.);
- переохлаждение организма.
Кроме этого, пиелонефрит чаще диагностируется у детей дошкольного возраста, пожилых людей и женщин, что связано с анатомо-физиологическими особенностями.
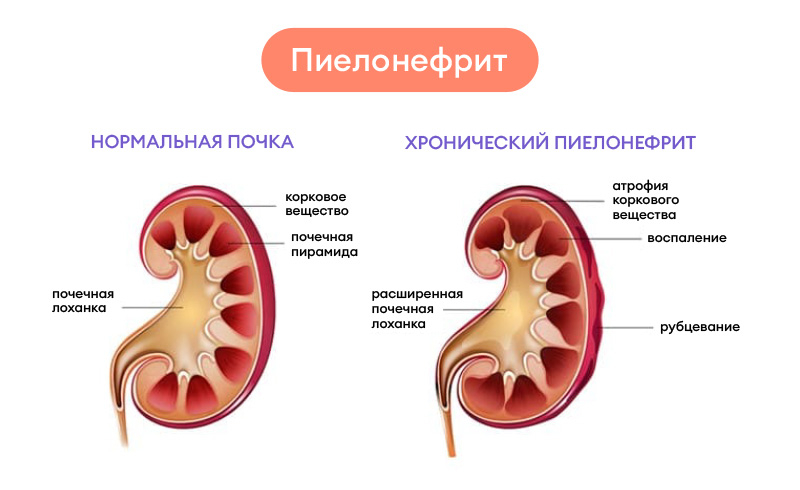
Классификация пиелонефрита почек
В клинической практике пиелонефрит подразделяют на несколько видов по следующим признакам:
- по характеру течения — острый и хронический пиелонефрит;
- по условию возникновения — первичный и вторичный пиелонефрит;
- по степени распространения воспалительного процесса — односторонний и двухсторонний пиелонефрит;
- по степени проходимости мочевыводящих путей — необструктивный, обструктивный.
Пиелонефрит имеет несколько стадий развития:
- Серозная. Первая фаза, характеризуется выраженной клинической симптоматикой и подтверждается лабораторными исследованиями (лейкоцитоз, повышение СОЭ в анализе крови, лейкоцитурия – в анализе мочи).
- Гнойная. Развивается при отсутствии корректного лечения, может протекать в виде апостематозного пиелонефрита (гнойного процесса диффузного характера с образованием множественных мелких гнойничков), карбункула почки (локализованного гнойно-некротического очага), абсцесса почки (гнойной полости вследствие расплавления почечной ткани).
Отдельно выделяют ксантогранулематозное воспаление почек, для которого свойственно появление в органе большого числа макрофагов и лимфоидных клеток, приводящих к деструктивным и пролиферативным процессам. Заболевание редкое, носит хронический характер, лечится преимущественно оперативным путем.
Симптомы пиелонефрита у мужчин и женщин
Признаки воспаления почек у женщин и мужчин схожи, но отличаются в зависимости от течения заболевания.
При остром пиелонефрите могут возникнуть жалобы на:
- боль в пояснице разной интенсивности (от слабой до выраженной по типу почечной колики);
- болезненность и дискомфорт при опорожнении мочевого пузыря;
- нарушение мочеиспускания;
- симптомы интоксикации — слабость, снижение аппетита, тошноту, озноб, гипертермию до 39,0°С и более;
- чрезмерное потоотделение;
- отечный синдром, особенно в области лица по утрам;
- мышечные и суставные боли;
- изменение вида мочи — помутнение, появление белесых хлопьев, примеси крови, гноя.
Хронический пиелонефрит может протекать без проявлений или со слабо выраженной симптоматикой, а также с периодическими рецидивами по типу острого воспаления или под маской других заболеваний. Чаще всего пациента беспокоят:
- слабость, повышенная утомляемость;
- частые позывы к мочеиспусканию;
- непостоянные тупые боли в пояснице;
- гипертонический синдром — сопровождается внезапным повышением АД, головной болью, головокружением, болью в области сердца, одышкой.
В ряде случаев поднимается температура тела до субфебрильных цифр, нарушения мочеиспускания возникают не всегда. Хроническая форма может развиваться более полугода и чаще всего ее причиной становится незавершенное лечение острого пиелонефрита. Своевременное обращение к врачу, правильно поставленный диагноз, адекватно проведенное лечение острого пиелонефрита не приведет к формированию хронической формы.
Диагностика пиелонефрита
Симптомы воспаления почки схожи со многими другими урологическими патологиями, например, с уретритом, циститом, гломерулонефритом и др. Кроме того, пиелонефрит зачастую является следствием инфекционно-воспалительных процессов мочевыводящих путей. Поэтому для его выявления используется комплекс диагностических мероприятий, включающий физикальное обследование, инструментальные исследования и лабораторные анализы.
Консультативный прием
Диагностикой и лечением пиелонефрита занимается врач-нефролог или уролог. На первичной консультации специалист собирает анамнез — выслушивает жалобы пациента, уточняет особенности симптомов, далее проводит осмотр с обязательной проверкой на симптом Пастернацкого — степень болезненности при постукивании по поясничной области. Затем для уточнения особенностей патологического процесса доктор назначает инструментальные и лабораторные исследования.
Инструментальная диагностика
При подозрении на пиелонефрит назначаются:
- УЗИ почек — дает возможность оценить локализацию, строение, структуру органов, а также выявить признаки воспаления почек, наличие патологических очагов;
- обзорная рентгенография с контрастированием — позволяет оценить структуру органов, пассаж мочи, наличие окклюзии.
В сложных клинических случаях может быть показано проведение экскреторный урографии, ретроградной пиелографии, микционной цистографии, КТ или МРТ почек.
Лабораторные исследования
Важнейшее значение имеют анализы мочи при пиелонефрите:
- общий анализ мочи — выявляет лейкоцитурию, пиурию, протеинурию, гематурию;
- анализ мочи по Нечипоренко — позволяет определить уровень поражения почки (изменения в паренхиме или полостной системе) путем подсчета количественных форменных элементов в осадке;
- проба Реберга — назначается для оценки выделительной способности почек;
- по Зимницкому — дает возможность оценить концентрационную способность почек;
- по Аддис-Каковскому — применяется для дифференциальной диагностики пиелонефрита и гломерулонефрита путем определения количественного исследования осадка мочи;
- бактериологический посев мочи на патогенную флору с выявлением чувствительности к антибактериальным препаратам.
- Код: 746 Анализ мочи общий 410 руб.
- Код: 747 Анализ мочи проба Зимницкого 950 руб.
- Код: 748 Анализ мочи проба Нечипоренко 380 руб.
- Код: 21226 Исследование мочи на флору с определением чувствительности к антибиотикам 1 060 руб.
- Код: 749 Проба Реберга (кровь, моча) 450 руб.
Также все пациенты сдают следующие анализы крови при пиелонефрите:
- клинический анализ крови — дает возможность выявить воспаление и оценить его степень тяжести;
- биохимический анализ крови — позволяет определить функциональное состояние почек;
- серологические тесты — необходимы для определения этиологии воспаления;
- ПЦР тесты — назначаются для выявления конкретного возбудителя.
- Код: 2 Клинический анализ крови с подсчетом лейкоцитарной формулы на анализаторе 550 руб.
- Код: 10020 Чек-ап биохимический общетерапевтический 4 500 руб.
На основании полученных данных врач выставляет точный диагноз и назначает корректную схему лечения.
Осложнения пиелонефрита
Если своевременно не начать лечение, то могут развиться такие тяжелые осложнения, как гнойные процессы в почке, требующие сложного оперативного вмешательства, прогрессирующий нефросклероз (паренхима почки замещается соединительной тканью, что приводит к функциональным нарушениям), паранефрит (переход воспаления на окружающую почку ткань), почечная недостаточность, уросепсис и сепсис.
Лечение пиелонефрита
Подход к лечению воспаления почек должен быть комплексным. При остром течении заболевания и в период обострения хронического показана обязательная госпитализация в стационар, где назначается:
- Медикаментозная терапия. Антибактериальные и противовоспалительные препараты, сульфаниламидные средства, нитрофураны, спазмолитики, анальгетики, диуретики, витамины и др.
- Диетотерапия. Диета с резким ограничением соленых, маринованных, копченых блюд, консервов, колбас, фастфуда, газированных напитков и алкоголя. Также снижается количество белковых продуктов в пользу растительного рациона, корректируется питьевой режим.
- Физиотерапия на стадии реконвалесценции. Электрофорез, амплипульс, гальванизация, УФО и др.
В период ремиссии показана реабилитация в санаториях, где назначается ЛФК, фитотерапия, бальнеолечение.
Важно! Самолечение при пиелонефрите недопустимо! Только своевременное обращение к врачу и соблюдение всех рекомендаций помогут восстановить функции почек и избежать развития тяжелых осложнений.

Цыганова Ирина Викторовна
Специалист клинической лабораторной диагностики